Die Wirbelsäule ist ein einzigartiges biokinematisches System; Es hält Belastungen unbeschadet stand, nutzt sich aber wie jede Struktur mit der Zeit ab. In jungen Jahren bleibt dank der schnellen Regenerationsfähigkeit ein stabiler Zustand erhalten, ab dem 50. Lebensjahr lässt die Versorgung jedoch allmählich nach, was zur Entstehung von Osteochondrose führt.
Osteochondrose ist die häufigste degenerativ-dystrophische Pathologie der Wirbelsäule, die sich im weiteren Verlauf auf benachbarte Strukturen des Wirbelsäulensegments ausbreitet.
Entwicklungstheorien
Die Ätiologie der Osteochondrose ist unbekannt. Derzeit existierende Theorien zur Entstehung dieser Krankheit:
- Stoffwechsel.Veränderungen im Stoffwechsel der Bandscheibe aufgrund ihrer Austrocknung (die Wassermenge beträgt in jungen Jahren 88 %, mit zunehmendem Alter sinkt der Wassergehalt auf 60 %).
- Gefäß.Veränderungen der Wirbelsäulendurchblutung (tritt im Erwachsenenalter auf, eine frühere Entwicklung ist jedoch aufgrund von Verletzungen, Stoffwechselstörungen, Infektionen möglich).
Diese Theorien werden manchmal zu einer einzigen zusammengefasst – der Involution, die auf einer Verletzung des Trophismus beruht, insbesondere in jenen Geweben, in denen es keine Gefäße gibt. Im Kindesalter gibt es in den Bandscheiben ein Gefäßnetz, nach der vollständigen Ausbildung der Wirbelsäulenarchitektur wird dieses Netz jedoch mit Bindegewebe verschlossen.
- Hormontheorieumstrittener. Der Hormonstatus spielt bei der Entstehung einer Osteochondrose eine gewisse Rolle, es ist jedoch nicht angebracht, sich nur auf den Hormonspiegel zu beziehen. Diese Theorie ist am relevantesten für Frauen nach der Menopause.
- Mechanische Theoriespricht über den Zusammenhang zwischen dem Auftreten einer Osteochondrose und der Überlastung bestimmter Teile der Wirbelsäule.
- Anomalietheorie- ein Einzelfall mechanischer Theorie. Anomalien der Wirbelkörper, Verschmelzung der Wirbelkörper und mangelnde Verschmelzung des Bogens aufgrund unzureichender Biomechanismen führen zu einer Überlastung der Bandscheiben und führen zur Zerstörung von Knochengewebe.
Diese Theorien haben eine Daseinsberechtigung, aber keine davon ist universell. Es ist richtiger, Osteochondrose als multifaktorielle Erkrankung zu bezeichnen, die durch eine genetische Veranlagung und provozierende Faktoren gekennzeichnet ist.
Faktoren, die zur Entstehung der Krankheit beitragen.
- Schwerkraftfaktor:Für die Wirbelsäule ist jede unphysiologische Verschiebung lediglich ein Auslöser vieler muskulärer Reaktionen.
- Dynamischer Faktor: Je größer und länger die Belastung der Wirbelsäule ist, desto länger und länger ist sie Traumata ausgesetzt (Menschen neigen über längere Zeit zu Zwangshaltungen; ständiges Heben schwerer Gegenstände).
- Dysmetabolischer Faktor:Unzureichende Ernährung der Wirbelsäule aufgrund von Autoimmunerkrankungen, toxischen Wirkungen.
Es ist bekannt, dass der Verzehr von in Aluminiumschalen zubereiteten Lebensmitteln zu deren Anreicherung in den Knochen führt, was anschließend zur Entstehung von Osteochondrose beiträgt. Der Verzehr von Lebensmitteln aus einer Aluminium-Eisen-Legierung wirkt sich negativ auf den menschlichen Körper aus. Bei der Nahrungszubereitung gelangen Mikropartikel in den Magen-Darm-Trakt und da sie auch Blei enthalten, reichert sich dieses Metall im Körper an, dessen Vergiftung sich in Neuroosteofibrose (defekte Gewebeveränderungen an der Verbindung von Sehne und Muskel) äußert.
- Genetischer Faktor.Jeder Mensch verfügt über ein individuelles Maß an Flexibilität, das direkt mit dem Anteil der Bindegewebsfasern (Kollagen und Elastin) zusammenhängt und genetisch vererbt ist. Trotz alledem gibt es Standards für den Faseranteil; Abweichungen führen zu einem schnelleren Verschleiß der Wirbelsäule.
- biomechanischer Faktor– unphysiologische Bewegungen an der Gelenkfläche der Wirbelsäule. Ursache hierfür ist Muskelschwund (das klinische Symptom sind Schmerzen, die beim Beugen und Drehen auftreten).
- Aseptisch-inflammatorischer Faktor– meist ein schneller Entzündungsprozess in den Bandscheiben. Durch eine Unterernährung der Bandscheibe entstehen Mikrodefekte in der Wirbelsäule. In diesen Mikrodefekten bilden sich Bereiche abgestorbenen Gewebes.
Symptome einer Osteochondrose der Wirbelsäule
Das Hauptsymptom der Osteochondrose sind Rückenschmerzen, die konstant oder periodisch, schmerzhaft oder scharf sein können und sich meist durch plötzliche Bewegungen und körperliche Aktivität verstärken.
Osteochondrose ist eine häufige Erkrankung bei Sportlern. Sie entsteht durch eine Diskrepanz zwischen physiologischen Fähigkeiten und motorischen Belastungen, die zu Mikrotrauma und Abnutzung des Wirbelsäulengewebes beitragen.
Die Lokalisierung der Symptome hängt weitgehend von dem Teil der Wirbelsäule ab, in dem der pathologische Prozess stattfindet (zervikal, thorakal, lumbosakral). Wenn der pathologische Prozess in mehreren Teilen lokalisiert ist, spricht man von gemischter Osteochondrose.
| Art der Osteochondrose | Zervikal | Brust | lumbosakral | Gemischt |
|---|---|---|---|---|
| Krankheitsbild |
|
|
|
Der Schmerz ist stabil oder breitet sich auf alle Teile der Wirbelsäule aus. |
| Komplikationen |
|
|
Kompressionsmyelopathie (Kompression des Rückenmarks durch verschiedene Neoplasien). |
alle Komplikationen, die bei zervikaler, thorakaler und lumbosakraler Osteochondrose möglich sind. |
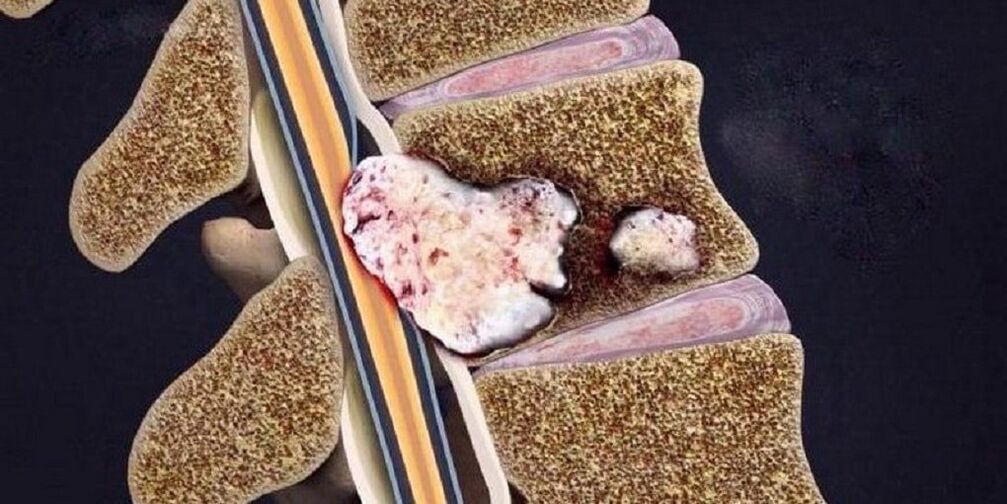
Stadien der Osteochondrose
| Stufen | Erste | Zweite | Dritte | Vier |
|---|---|---|---|---|
| Veränderungen an der Wirbelsäule |
|
|
Ruptur und Verschiebung der Bandscheibe mit Eintauchen anderer umgebender Elemente in ihre Höhle, was zur Entwicklung lokaler Entzündungssymptome führt. | Zerstörung anderer Elemente des Zwischenwirbelgelenks, pathologische Anordnung der Gelenkflächen, marginale Knochenwucherungen. |
| Patientenbeschwerden | Fehlt oder weist auf Unbehagen hin, wenn man längere Zeit in derselben Position bleibt. | Beschwerden und Schmerzen bei bestimmten Arten von Übungen. | Schmerzen im Rücken, Nacken, Lendenbereich, Kreuzbein oder Steißbein, je nach Lokalisation. | Ständige Schmerzen in der gesamten Wirbelsäule. |
Differenzialdiagnose
- Akuter Myokardinfarkt.Der Schmerz konzentriert sich im Herzbereich und strahlt (ausbreitet) sich erst von dort in den Nacken, den Unterkiefer und den Arm aus. Die Krankheit beginnt ohne Grund oder nach körperlicher Aktivität mit dem Auftreten von Druckschmerzen, die nicht mit der Bewegung der Wirbelsäule verbunden sind. Nach einer halben Stunde erreichen die Schmerzen ihr Maximum, die Person entwickelt Atemnot und Todesangst. Die Diagnose wird durch ein Elektrokardiogramm (EKG) und Marker einer Myokardnekrose bestätigt.
- Subarachnoidalblutung(Blutung zwischen Arachnoidea und Pia mater des Gehirns). In einigen Fällen können aufgrund der toxischen Wirkung von vergossenem Blut auf die Wirbelsäulenwurzeln starke Schmerzen in der Wirbelsäule auftreten. Das wichtigste klinische Zeichen ist das Vorhandensein von Blut in der Liquor cerebrospinalis.
- Wirbelsäulenanomalien.Minimale Erkundung: Röntgenaufnahme des Schädels und der Halswirbelsäule in frontaler und seitlicher Projektion. Die häufigsten Anomalien der Wirbelsäule sind: Verschmelzung des Atlas (erster Halswirbel) mit dem Hinterhauptbein, Einsenkung der Ränder des Foramen occipitalis in die Schädelhöhle, Verschmelzung der Wirbel, Veränderungen in Form und Größe des Hinterhauptbeins Wirbelsäule. Wirbel.
- Zervikale LymphadenitisEs kann auch von Nackenschmerzen begleitet sein, die sich manchmal durch Bücken und Drehen verschlimmern. Eine Diagnose zu stellen ist nicht schwer: vergrößerte und schmerzhafte Lymphknoten; Vorgeschichte häufiger Halsschmerzen.
- Multiples Myelom.Schmerzen in der Wirbelsäule treten allmählich vor dem Hintergrund eines fortschreitenden Gewichtsverlusts und periodischen Fiebers auf. Das wichtigste Laborzeichen ist Protein im Urin.
- Tumor oder Metastasierung in der Wirbelsäule.Die Beweise für eine bösartige Neubildung sind: fortschreitender Gewichtsverlust, Laborveränderungen sowie Ultraschall der Metastasenquellen: Nieren, Lunge, Magen, Schilddrüse, Prostata.
- Rheumatische und infektiös-allergische Polyarthritis.differenziert nach Anamnese, mäßig erhöhter Körpertemperatur und überwiegender Schädigung großer Gelenke.
- Maskierte Depression.Patienten „drängen" nicht vorhandene Pathologien (in diesem Zusammenhang Symptome einer Osteochondrose) auf, der Versuch, ihnen das Wesentliche des Geschehens zu erklären, stößt auf eine Wand des Missverständnisses. Anzeichen einer maskierten Depression sind: verminderte Stimmung, Konzentration und Leistungsfähigkeit; Schlaf- und Appetitstörungen; Selbstmordgedanken und -handlungen.
- Magen- und Zwölffingerdarmgeschwür, Pankreatitis und Cholezystitis.Sie werden diagnostiziert, indem Schmerzen mit der Nahrungsaufnahme in Verbindung gebracht werden, Labortests (FGDS, allgemeiner Bluttest, biochemischer Bluttest, Aktivität von Pankreasenzymen, Ultraschalluntersuchung der Bauchorgane).
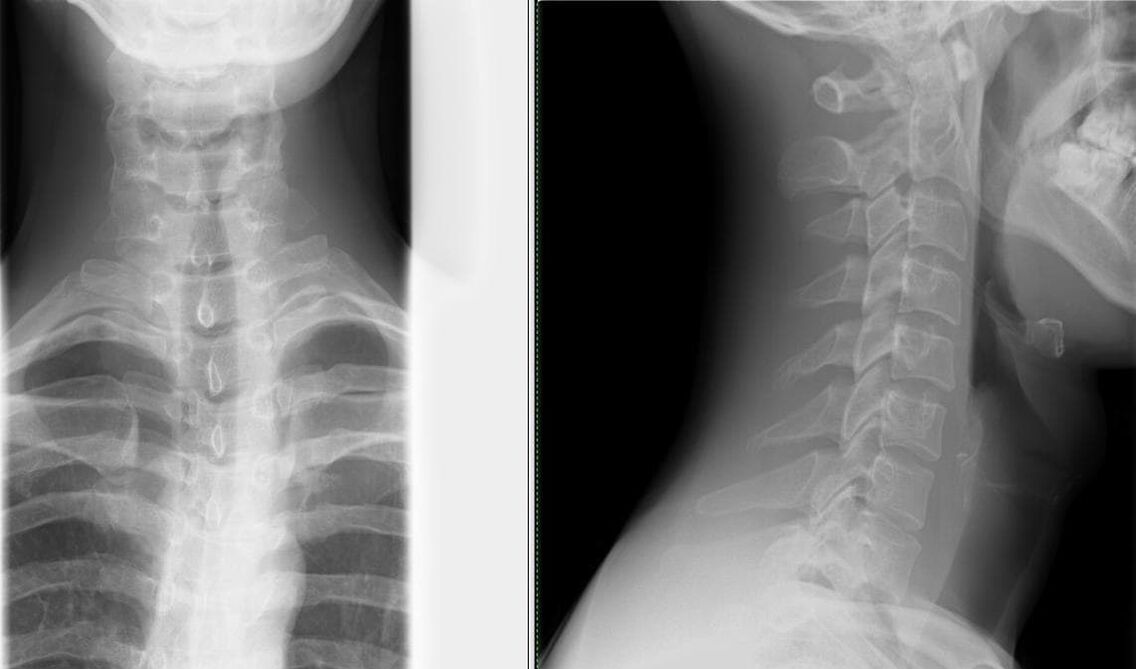
Diagnose einer Osteochondrose.
- Am häufigsten beschwert sich ein Patient bei einem Neurologen, der eine Anamnese über das Leben und die Krankheit des Patienten erhebt und eine neurologische Untersuchung durchführt. Ein Neurologe untersucht die Wirbelsäule in drei Varianten (stehend, sitzend und liegend). Achten Sie bei der Untersuchung des Rückens besonders auf die Körperhaltung, die unteren Winkel der Schulterblätter, die Beckenkämme, die Position des Schultergürtels und den Ausdruck der Rückenmuskulatur. Beim Abtasten werden Verformungen, Schmerzen und Muskelspannung festgestellt.
- Bei der Diagnose einer Osteochondrose ist eine zusätzliche Konsultation spezialisierter Spezialisten erforderlich, um Pathologien mit ähnlichen Symptomen auszuschließen (Kardiologe, Therapeut, Rheumatologe).
- Durchführung obligatorischer Labortests (allgemeiner Bluttest, allgemeine Urinanalyse, biochemischer Bluttest).
- Die Studien, die dies bestätigen, sind grundlegend:
- Röntgenaufnahme der Wirbelsäule in zwei Projektionen– die einfachste Methode, um Veränderungen an der Wirbelsäule (Verengung des Spalts zwischen den Wirbeln) zu erkennen;
Abhängig vom Grad sind auf Röntgenbildern verschiedene Veränderungen zu erkennen:
Grad Erste Zweite Dritte Vier Röntgenzeichen Keine radiologischen Anzeichen. Höhenveränderungen der Bandscheiben. Protrusion (Vorwölbung in den Wirbelkanal) der Bandscheiben oder sogar Prolaps (Verlust). Bildung von Osteophyten (randständige Knochenwucherungen) an der Kontaktstelle der Wirbel. - Computertomographie (CT) und Magnetresonanztomographie (MRT)– wird nicht nur zur Identifizierung von Veränderungen in der Wirbelsäule, sondern auch zur Bestimmung von Pathologien in anderen Organen verwendet;
- USDG MAG (Ultraschall-Dopplerographie der Hauptarterien des Kopfes)– Ultraschalluntersuchung des Kreislaufsystems von Kopf und Hals, die es ermöglicht, den Grad der Veränderungen der Blutgefäße so früh wie möglich zu diagnostizieren.
- Röntgenaufnahme der Wirbelsäule in zwei Projektionen– die einfachste Methode, um Veränderungen an der Wirbelsäule (Verengung des Spalts zwischen den Wirbeln) zu erkennen;
Welche Behandlungsmethoden gibt es bei Osteochondrose?
Drogen TherapieEs muss streng individuell und differenziert sein, die Verordnung von Medikamenten erfolgt durch einen Arzt nach der Diagnose.
Die wichtigsten Medikamente zur Behandlung von Osteochondrose:
- Die Schmerzlinderung erfolgt mit Hilfe von Analgetika und nichtsteroidalen Antirheumatika (NSAIDs). Die Behandlung mit NSAR sollte so kurz wie möglich sein, 5 bis 7 Tage reichen aus, um die Schmerzen zu lindern. Wenn die Schmerzen nicht gut unter Kontrolle sind und eine konstante Dosis schmerzlindernder Medikamente erforderlich ist, können selektive COX-2-Hemmer eingenommen werden.
- Antispasmodika lindern Schmerzen und lindern Muskelkrämpfe.
- Transkutane Methode zur Schmerzlinderung: Salbe, deren Wirkstoff ein NSAID ist; Betäubungscreme; Anwendungen mit entzündungshemmenden und schmerzstillenden Medikamenten; Für eine stärkere Wirkung werden Kortikosteroide hinzugefügt.
- Behandlung zur Regeneration eines entzündeten oder komprimierten Nervs sowie zur Verbesserung der Mikrozirkulation im Blut: Vitamine der Gruppe B, neuroprotektive Medikamente, Nikotinsäure.
- Orale Chondroprotektoren: Glucosamin, Chondroitinsulfat. Bei regelmäßiger Einnahme helfen sie, zerstörerische Veränderungen im Knorpel zu stoppen. Chondroprotektoren werden in die Struktur des Knorpelgewebes integriert, was die Knochenmatrixbildung erhöht und die Gelenkzerstörung verringert. Die günstigste Zusammensetzung: Chondroitinsulfat + Glucosaminsulfat + Glucosaminhydrochlorid + nichtsteroidale Antirheumatika (NSAIDs). Diese Medikamente werden kombinierte Chondroprotektoren genannt.
Nichtmedikamentöse Behandlungsmethoden:
Neuroorthopädische Maßnahmen.Ein wichtiger Punkt bei der Behandlung von Osteochondrose ist die Einhaltung einer rationalen körperlichen Aktivität. Langes Bettliegen und minimale körperliche Aktivität nützen nicht nur der Wirbelsäule nicht, sondern verursachen auch ein Dauersymptom – Rückenschmerzen.
Heilgymnastik (Physiotherapie)Es wird verschrieben, wenn sich der Patient in einem zufriedenstellenden Zustand befindet (insbesondere in der Zeit, in der die Krankheitszeichen nachlassen). Das Hauptziel besteht darin, das Muskelkorsett zu stärken.
Um Stürzen vorzubeugen, die Bewegungskoordination und die Funktion des Vestibularapparates zu verbessern (relevant für ältere Patienten), werden in der Physiotherapie Balancescheiben, Plattformen und Wege eingesetzt.
Manuelle Therapiemit starken Schmerzen im Nacken. Es wird mit besonderer Sorgfalt und nach strengen Indikationen verschrieben. Das Hauptziel besteht darin, pathobiomechanische Veränderungen im Bewegungsapparat zu beseitigen. Der Hauptgrund für die Verschreibung einer manuellen Therapie ist eine pathologische Verspannung der paravertebralen Muskulatur. Vergessen Sie nicht eine Reihe von Kontraindikationen für diese Art der Behandlung, die für Osteochondrose relevant sind: massive Osteophyten (pathologische Wucherungen auf der Oberfläche des Knochengewebes), die sich im vierten Stadium der Entwicklung dieser Pathologie bilden.
Physiotherapeutische Maßnahmen in der Akutphase:
- Ultraschall;
- Phonophorese;
- ultraviolette Bestrahlung;
- Impulsströme;
- Neuroelektrische Stimulation.
Physiotherapeutische Verfahren in der subakuten Phase:
- Elektrophorese;
- Magnetfeldtherapie.
Massage.Bei allen Arten kommt eine oberflächliche, entspannende Massage mit reibenden Elementen zum Einsatz. Sobald das Schmerzsymptom mit Hilfe der Massage gelindert wird, gehen sie sanft zu intensiveren Reibelementen über. Bei der Beherrschung der Technik der Akupressur (lokalen) Massage wird dieser Art der Vorzug gegeben.
Die Frage chirurgischer Eingriffe wird je nach Indikation und Zustand des Patienten streng individuell entschieden.

Präventivmaßnahmen

- Kompetente Möbelauswahl (insbesondere am Arbeitsplatz). Der Arbeitsstuhl besteht aus einer flachen und massiven Rückenlehne. Das Bett umfasst eine Matratze mittlerer Härte, ein Kissen mittlerer Weichheit (wenn möglich eine orthopädische Matratze und ein Kissen).
- Korrektur von Sehvermögen, Haltung, Biss.
- Rationelle Schuhauswahl (besonders wichtig für Autofahrer). Das maximale Absatzmaß beträgt 5 cm.
- Tragen Sie beim Arbeiten einen Fixiergürtel, eine Bandage oder ein Korsett.
- Bewegungskorrektur: Vermeiden Sie Beugen und Verdrehen, das Heben von Gewichten mit geradem Rücken und an den Knien gebeugten Beinen.
- Ändern Sie Ihre Körperhaltung häufiger: Stehen oder sitzen Sie nicht lange.
- Richtige Ernährung: Begrenzen Sie die Menge an süßen, salzigen, fettigen und scharfen Speisen. Das gefährlichste Lebensmittel für die Knochen ist weißer Zucker, da er Kalzium aus dem Knochengewebe trennt. Die Ernährung sollte Obst, Beeren, Gemüse, Eier, Nüsse, Fleisch, Nieren, Leber, Fisch, Hülsenfrüchte und Milchprodukte umfassen.
- Schützen Sie sich vor plötzlichen Temperaturschwankungen, heißem Wasser in Badewanne, Sauna, Schwimmbad usw. Es ist besonders gefährlich, da es die Rückenmuskulatur entspannt und selbst eine kleine Verletzung in diesem Zustand nicht spürbar ist, aber tragische Folgen für die Wirbelsäule und sogar für den Bewegungsapparat im Allgemeinen hat.
- Wasserbehandlungen sind nicht nur eine vorbeugende, sondern auch eine therapeutische Maßnahme. Schwimmen kombiniert Dehnung und Entspannung der Muskulatur.
- Behandlung chronischer Krankheiten.
- Aktiver und regelmäßiger Urlaub.
Beispiele für wirksame Übungen zur Vorbeugung von zervikaler Osteochondrose, die direkt am Arbeitsplatz durchgeführt werden können:
- Ich sitze auf einem Stuhl und freue mich. Die Bürste bedeckt und stützt den Unterkiefer. Den Kopf durch Widerstand nach vorne und unten drücken (Spannungsphase); Entspannen und dehnen Sie die Nackenmuskulatur, bewegen Sie den Kopf langsam nach hinten (Entspannungsphase);
- Ich sitze auf einem Stuhl und freue mich. Die rechte Handfläche liegt auf der rechten Wange. Neigen Sie Ihren Kopf langsam nach links, versuchen Sie, mit Ihrem Ohr Ihre linke Schulter zu berühren und bleiben Sie 3-5 Sekunden in dieser Position. Legen Sie die linke Handfläche auf die linke Wange und machen Sie dasselbe auf der rechten Schulter.
- Ich sitze auf einem Stuhl und freue mich. Deine Hände liegen auf deinen Knien. Wir neigen unseren Kopf nach rechts, halten ihn 5-7 Sekunden lang und kehren ganz langsam in die Ausgangsposition zurück. Dann neigen wir unseren Kopf nach links und machen dementsprechend dasselbe.
Abschluss
Die hohe Häufigkeit und gesellschaftliche Bedeutung der Osteochondrose bestimmen das wissenschaftliche Interesse an diesem Problem. Die Krankheit betrifft nicht nur ältere Menschen, sondern tritt zunehmend auch bei jungen Menschen auf und zieht die Aufmerksamkeit von Neurologen, Neurochirurgen, orthopädischen Traumatologen und anderen Spezialisten auf sich. Eine rechtzeitige Diagnose und angemessene Behandlung dieser Pathologie gewährleisten soziale Anpassung und zukünftige Lebensqualität.














































